Das Herz ist ein kräftiger Muskel.
Es pumpt ca. 10 000 Liter Blut täglich durch unsere Adern.
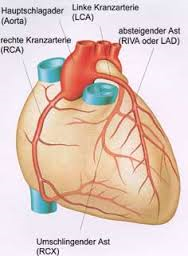 Man kann sich also vorstellen, dass das Herz eine Hochleistungspumpe ist. So wie jeder Muskel benötigt auch das Herz eine ausreichende Versorgung mit Blut, Sauerstoff und Nährstoffen. Dazu dienen die Herzkranzgefäße, die ein feines Netz auf der Herzoberfläche bilden. Wenn diese Versorgung gestört ist, spricht man von einer koronaren Herzkrankheit (KHK).
Man kann sich also vorstellen, dass das Herz eine Hochleistungspumpe ist. So wie jeder Muskel benötigt auch das Herz eine ausreichende Versorgung mit Blut, Sauerstoff und Nährstoffen. Dazu dienen die Herzkranzgefäße, die ein feines Netz auf der Herzoberfläche bilden. Wenn diese Versorgung gestört ist, spricht man von einer koronaren Herzkrankheit (KHK).
Wenn der Herzmuskel unterversorgt ist, leidet er an Sauerstoffmangel. Das beeinträchtigt seine Leistungsfähigkeit, Teile des Herzens können absterben, es entstehen eine Herzschwäche und Herzrhythmusstörungen. Da der Körper aber eine gewisse Regenerationsfähigkeit besitzt, bilden sich kleine Ersatzgefäße, die die Durchblutung einigermaßen aufrechterhalten. Wenn die Durchblutung plötzlich vollständig unterbrochen wird, wird das Herz in einen gewissen Schockzustand versetzt, dies nennt man Herzinfarkt.
Ungefähr 5% des Blutes, das vom Herz gepumpt wird, fließt in diese Herzkranzarterien und versorgt so den Herzmuskel. Hier sehen wir die Herzkranzgefäße dargestellt- die linke und die rechte Herzkranzarterie, die dann ein feines Netz auf der Herzoberfläche bilden.
Wie häufig ist die KHK?
Insgesamt erkranken im Laufe ihres Lebens 15% aller Frauen und 30% aller Männer an KHK. Frauen sind bis zu Menopause (Wechseljahre) durch die weiblichen Hormone geschützt. Nach dem Wechsel erhöht sich das Risiko an KHK zu erkranken auch bei Frauen. Gleichzeitig ist die KHK die häufigste Todesursache in den Industrieländern. Jeder Fünfte stirbt daran.
Wie schon erwähnt, KHK bedeutet Verengung der Herzkranzgefäße, die das Herz mit Sauerstoff und Nährstoffen versorgen. Wodurch entsteht die Verengung? Den Prozess, der dazu führt, dass Gefäße im allgemeinen verengt und verstopft werden, nennen wir Atherosklerose.
 Atherosklerose bedeutet Bildung von Ablagerungen in den Gefäßen. Die Ablagerungen bestehen aus Fett, weißen Blutkörperchen, Kalk und Gewebe.
Atherosklerose bedeutet Bildung von Ablagerungen in den Gefäßen. Die Ablagerungen bestehen aus Fett, weißen Blutkörperchen, Kalk und Gewebe.
Im Bild sehen wir links ein gesundes Blutgefäß, das glatte Wände hat und seine Funktion gut erfüllen kann. In der Mitte sehen wir, dass die Gefäßwand durch eine atherosklerotische Ablagerung verdickt ist und hier somit eine Engstelle im Gefäß entsteht. Das Gefäß verliert seine Dehnbarkeit und Elastizität, und der Durchmesser verengt sich zunehmend. Die logische Folge ist, dass das Blut nicht mehr ungehindert fließen kann. Im Bild rechts ist die Ablagerung gerade geplatzt und Fett und Kalkmasse quellen ins Gefäß hinein. Diese Veränderung entsteht nicht über Nacht, auch nicht in zwei Wochen sondern entwickelt sich jahrelang, meistens ohne Symptome.
Meistens verlaufen die Veränderungen lange Zeit ohne Symptome. Erst dann, wenn das Gefäß über die Hälfte seines Durchmessers verloren hat, treten die ersten Beschwerden auf. Am Anfang zeigen sich Symptome in Situationen, in denen das Herz schneller und kräftiger arbeiten muss. So z.B. bei körperlicher Belastung (schnellem Gehen, Stufen steigen, Bergauf gehen, Arbeiten, üppigem Essen). Oder bei psychischer Belastung (Stress, Aufregung, Ärger). Erst bei einer höhergradigen Gefäßverengung kommt es zu Beschwerden auch im Ruhezustand. In der Regel halten diese ein paar Minuten an. Man nennt diese Beschwerden Angina pectoris. Angina pectoris sind anfallsartige Schmerzen im Brustkorb (Brennen, Druck, Beklemmung) eventuell mit Ausstrahlung in Hals, Arm oder Oberbauch.
Leider gibt es Patienten die bei KHK wenig eindeutige Symptome entwickeln. Typischerweise sind es Frauen, zuckerkranke Menschen und ältere Patienten. Bei ihnen kann bei Angina pectoris statt Schmerzen eher eine Übelkeit, Erbrechen, Schwitzen und Kurzatmigkeit im Vordergrund stehen. Bei diesen Patienten ist die Gefahr sehr hoch, dass ihre Beschwerden nicht richtig zugeordnet werden, und dass die Diagnose von einem Herzinfarkt zu spät gestellt wird. Manche Herzinfarkte werden von den Betroffenen gar nicht bemerkt und werden erst später zufällig entdeckt. Das nennt man „stummer Infarkt“.
Beim Herzinfarkt kommt es plötzlich zum einem vollständigen Verschluss eines Herzkranzgefäßes. Da es im Herzen fast keine Umgehungsgefäße gibt, kommt nun im Versorgungsbereich des verschlossenen Gefäßes kein Blut mehr an. Der betroffene Teil des Herzmuskels bekommt keinen Sauerstoff mehr. Er stellt seine Arbeit ein und sendet Schmerzsignale aus. Jetzt gilt es rasch zu handeln! Wird das Gefäß nämlich nicht innerhalb kürzester Zeit im Krankenhaus wieder durchgängig gemacht, geht das betroffene Stück des Herzmuskels zugrunde und wird durch Narbengewebe ersetzt.
 Leitsymptom beim Herzinfarkt ist ein heftiger starker Brustschmerz (brennend, drückend oder reißend) oft mit Ausstrahlung in den Hals, Arme, Magenbereich. Schmerz hält länger als 5 Minuten an. Weitere Begleitsymptome sind: Atemnot, kalter Schweiß, Blässe, fahle graue Gesichtsfarbe. Patienten können Übelkeit, Erbrechen und Panik oder Todesangst haben. Im Rahmen eines Herzinfarkts kann es zu Komplikationen wie akuter Herzschwäche, Rhythmusstörungen oder plötzlichem Tod kommen. Als Spätkomplikationen nach einem überlebten Herzinfarkt gelten vor allem chronische Herzschwäche und wieder Herzrhythmusstörungen. Je nach Größe des abgestorbenen Teils des Herzmuskels kann die Herzschwäche mehr oder weniger ausgeprägt sein.
Leitsymptom beim Herzinfarkt ist ein heftiger starker Brustschmerz (brennend, drückend oder reißend) oft mit Ausstrahlung in den Hals, Arme, Magenbereich. Schmerz hält länger als 5 Minuten an. Weitere Begleitsymptome sind: Atemnot, kalter Schweiß, Blässe, fahle graue Gesichtsfarbe. Patienten können Übelkeit, Erbrechen und Panik oder Todesangst haben. Im Rahmen eines Herzinfarkts kann es zu Komplikationen wie akuter Herzschwäche, Rhythmusstörungen oder plötzlichem Tod kommen. Als Spätkomplikationen nach einem überlebten Herzinfarkt gelten vor allem chronische Herzschwäche und wieder Herzrhythmusstörungen. Je nach Größe des abgestorbenen Teils des Herzmuskels kann die Herzschwäche mehr oder weniger ausgeprägt sein.
Deswegen ist es wichtig, dass Patienten mit Beschwerden rechtzeitig ihren Arzt aufsuchen. Nur so kann die Erkrankung auch früh genug entdeckt werden und die Behandlung erfolgen. Zuerst wird der praktische Arzt ein Arztgespräch führen, die Risikofaktoren erheben, und die Beschwerden erfassen.
Bei der körperlichen Untersuchung konzentriert sich der Arzt auf Zeichen der Atherosklerose, Abhören von Herz und Lunge, und die Begutachtung von Durchblutung der Haut und der Beine. Der Blutdruck in Ruhe wird gemessen, um festzustellen, ob Bluthochdruck vorliegt.
Im Ruhe-EKG können außer Herzrhythmusstörungen auch feine Kurvenveränderungen als erste Anzeichen der KHK festgestellt werden. Der Mediziner führt eine Blutabnahme durch um festzustellen, ob weitere Risikofaktoren vorliegen. So werden dann Blutzucker, Blutfette, Harnsäure, Nieren- und Leberwerte und Blutbild ermittelt.
Falls der praktische Arzt einen Verdacht auf KHK schöpft, schickt er den Patienten zur weiterführenden Diagnostik zum Internisten. Hier werden dann Herz Ultraschall, Ruhe-EKG und ein Belastungs-EKG durchgeführt. Bei Unklarheiten können weitere spezielle Untersuchungen wie Myokardscan oder Herzkranzgefäß-CT oder sogar eine Herzkatheteruntersuchung durchgeführt werden.
Die Herzkatheteruntersuchung ist die wichtigste und genaueste Methode, um festzustellen, ob und welche Herzkranzgefäße verengt sind.
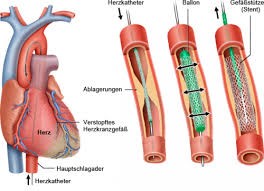
Falls eine Engstelle oder sogar ein Gefäßverschluss gefunden werden, wird die verengte Stelle gedehnt. Dazu dient ein kleiner aufblasbarer Ballon, der ins Gefäß eingeführt wird und in der Engstelle aufgeblasen wird. Damit sich die gedehnte Stelle nicht gleich wieder verstopft, wird dann als Platzhalter ein Stent hineingeführt. Ein Stent sieht wie eine dünne Spirale oder Edelstahlgeflecht aus, bleibt im Gefäß und gewährleistet, dass die behandelte Stelle offen bleibt.
Das Drahtgeflecht wächst innerhalb von zwei bis vier Monaten in die Gefäßwand ein und wird zum Teil der Arterienwand. Weil bis dahin am Stent Blutgerinnsel entstehen können, muss nach dem Einbringen des Stents eine Zeit lang eine zweifache Blutverdünnung eingenommen werden, um die Blutplättchen am Verklumpen zu hindern.
Weitere Maßnahmen zu Behandlung der KHK sind
- Lebensstiländerung (Gewichtsabnahme, Bewegung, Stressabbau, gesunde Ernährung, Raucherentwöhnung)
- Medikamente (Bluthochdruckbehandlung, Cholesterinsenker, Blutverdünnung usw.)
- Eventuell ist eine Bypassoperation notwendig
Nochmals zusammengefasst, was ist wichtig bei Herzkranzgefäßerkrankung
- Symptome erkennen und wahrnehmen
- Rechtzeitig den Arzt besuchen
- Risikofaktoren beseitigen
- Sorgfältige Medikamenteneinnahme
- Regelmäßige Kontrollen
- Im Notfall sofort Hilfe rufen! Notfall Telefonnummer: 144 !!
Dieser Beitrag wurde verfasst von:

Dr. Sarka Steiner
Fachärztin für Innere Medizin und Kardiologie
Ordination Dienstag nach Vereinbarung
Tel. Vereinbarung Mo-Fr 9-13 Uhr
unter 0660/44 111 95

